交通事故などで頭部を受傷した後に、後遺症として様々な症状が残ることがあります。それらの後遺症のうちの一つとして、てんかん(外傷性てんかん)があります。
てんかんというと、「意識を失くして、全身がガクガクけいれんする」というのが一般的なイメージだと思いますが、それ以外にも様々な症状を呈することがあります。
てんかんとして後遺障害の認定を受けるための条件は、実はかなり細かく決まっています。本記事は、てんかんの後遺障害が認定されるヒントとなるように作成しています。
最終更新日: 2025/4/5
Table of Contents
てんかんとは
てんかんの発作は、大脳の神経細胞が過剰に興奮することで起きます。てんかんは、発作が繰り返して起こる「脳の慢性疾患」です。発作時の症状には様々なものがあります。
てんかんには、原因不明の「特発性てんかん」と、頭部外傷・脳腫瘍・脳卒中などの脳の病気が原因で起こる「症候性てんかん」があります。
交通事故などによる頭部外傷後に起こる外傷性てんかんは、「症候性てんかん」に含まれます。
てんかんが交通事故で発症する機序
交通事故による頭部外傷で脳が損傷されると、外傷性てんかんの発作が後遺症として残ることがあります。
外傷によって脳が損傷されると、興奮性の神経伝達物質による毒性や、抑制性の神経伝達機構の破綻、炎症、神経変性などが複雑に関与して、脳の一部がてんかんの原因部位となると考えられています。
しかし、そのメカニズムについては未だはっきり分かっていません。原因部位となった大脳の神経細胞が過剰に興奮することで、てんかんの発作が起きるようになります。
頭部外傷後7日以内の早期発作は、真の外傷性てんかんとは診断されません。この期間に起こった発作は急性症候性発作と呼ばれ、その原因が持続的なものに相当しないので、真のてんかんとは区別されます。
受傷後8日目以降に発作が再発した場合に、外傷性てんかん(真のてんかん)と診断されます。
外傷性は症候性局在てんかんに分類される
てんかんには、複数の病型が存在し、病型ごとに症状も異なります。単にてんかんと言った場合、それらの病型を区別していませんし、病型の分類方法も複数あります。
全てを述べると膨大な量になるので、今回は外傷性てんかんに的を絞って解説します。医学的な専門用語になってしまいますが、外傷性てんかんは症候性局在てんかんに分類されます。
症候性てんかん
「症候性」というのは、原因となる脳の病変(頭部外傷・脳腫瘍・脳卒中など)が存在するということです。
局在てんかん
「局在てんかん」というのは、異常脳波が大脳の一部に限局して出現するタイプのてんかんのことです。
つまり、局在てんかんの発作とは、脳に局在するてんかんの原因部位のみが過剰に興奮することで起こるものを指します(部分発作と呼ばれます)。
更に、部分発作は、発作中に意識が保たれている発作と、発作中に意識障害が存在する発作に分かれます。
てんかんの症状
意識が保たれている発作の原因部位と症状
意識が保たれている発作では、原因部位により症状は様々です。原因部位と症状については下記のごとくです。
- 前頭葉では、顔面・手・足のけいれんなど
- 頭頂葉では、異常感覚(感覚発作)など
- 側頭葉では、内臓の異常感覚や恐怖感、既視感、未視感、異常嗅覚、幻聴、幻視、めまい感など
- 後頭葉では、幻視(光や点、線、模様などが見える)、視野欠損など
意識障害が存在する発作の原因部位と症状
意識障害が存在する発作は、側頭葉前内側部の障害でみられます。自動症、錯覚や幻覚(幻視、幻聴、幻臭など)などがみられます。
自動症とは、その場にそぐわない自動運動(咀嚼、嚥下、舌鳴らし、ボタンや衣類を触るなど)のことを言います。発作中には意識障害があり、発作中の記憶はありません。
てんかんの診断
てんかんの診断では、下に記すポイントをまず確認します。
- 発作症状がてんかん発作なのか
- てんかんではない疾患の発作なのか
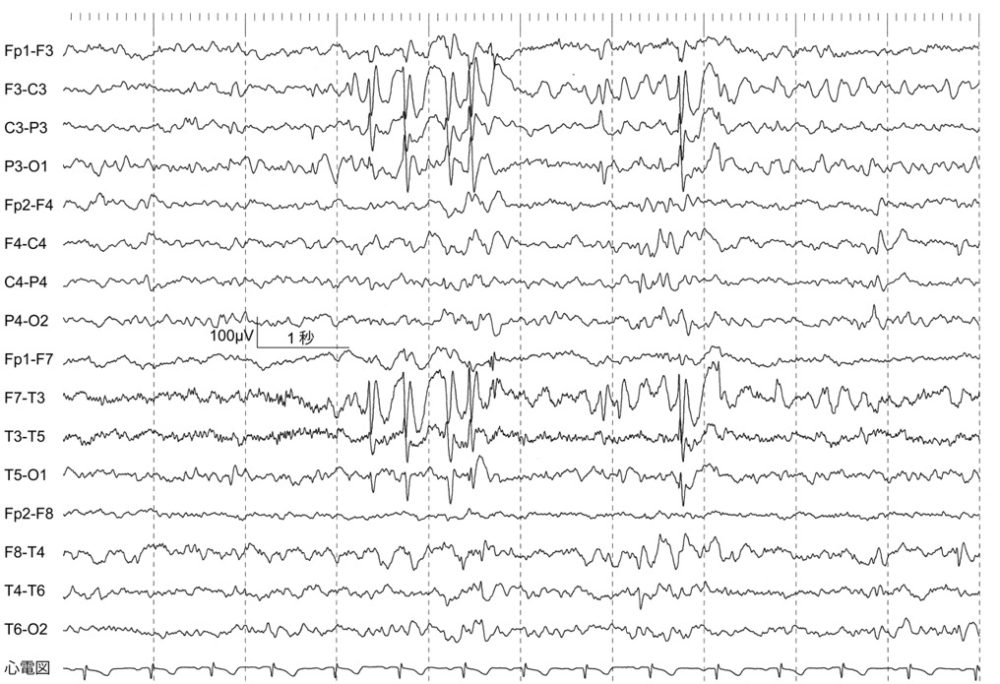
- 発作症状からてんかんが疑われたら、それに合致する脳波所見がないか
- 画像検査(頭部CT、MRI)で、てんかんの原因となる異常所見がないか
てんかん発作の診断では、発作が始まった際の自覚症状や、外部から見た他覚症状を確認することが大切です。発作前の自覚症状も確認します。てんかん発作であれば、発作型や病型を診断します。
しかし、発作時の情報が得られない場合や、脳波検査で異常が認められないなどの理由で、診断できないケースもあります。
てんかんに対する治療
てんかんの保存療法
てんかん治療の原則は薬物治療です。治療の目的は、てんかんの発作が起こらないようにして、日常生活に支障をきたさないようにすることです。
薬剤の選択にあたっては、発作のコントロールに主眼を置きますが、年齢、性別、合併症の有無、副作用などに応じて総合的に判断します。
てんかんの手術療法
内科的治療に抵抗する(2〜3剤の薬剤の長期投与で発作がコントロールできない)場合、外科的治療(手術療法)が行われる場合があります。
頭部外傷による脳の病変が認められる場合、同部位がてんかん発作の原因部位であること、かつ、安全に摘出可能な部位であること(摘出しても問題のない部位であること)を確認したうえで、焦点切除術を考慮します。
焦点切除術とは、てんかん発作の原因になっている脳の病変領域を切除する手術です。
てんかんの治療期間
脳挫傷などに併発した外傷性てんかんに対する薬物療法を続ける期間は、脳挫傷の程度で異なります。
軽症脳損傷は約3ヶ月
軽症脳損傷では、脳浮腫が軽減して脳循環が安定するまでの約3ヶ月間を目安に薬物療法を続けます。
重症脳損傷は約2年
一方、重症脳損傷では、受傷してから約2年を目途にメドにするケースが多いです。
外傷性てんかんの後遺障害
等級 | 認定基準 |
5級2号 | 1ヶ月に1回以上の発作があり、かつ、その発作が「意識障害の有無を問わず転倒する発作」又は「意識障害を呈し、状況にそぐわない行為を示す発作」(以下「転倒する発作等」という。)であるもの |
7級4号 | 転倒する発作等が数ヶ月に1回以上あるもの又は転倒する発作等以外の発作が1ヶ月に1回以上あるもの |
9級10号 | 数ヶ月に1回以上の発作が転倒する発作等以外の発作であるもの又は服薬継続によりてんかんの発作がほぼ完全に抑制されているもの |
12級13号 | 発作の発現はないが、脳波上に明らかにてんかん性棘波を認めるもの |
外傷性てんかんにかかる等級の認定は、発作の型、発作回数等に着目して、以下の基準によることになります。
尚、1ヶ月に2回以上の発作がある場合には、通常高度の高次脳機能障害を伴っています。
したがって、高次脳機能障害で3級以上の認定基準に該当する事案に関しては、高次脳機能障害の認定基準で判断されることになります。
5級2号
1ヶ月に1回以上の発作があり、かつ、その発作が「意識障害の有無を問わず転倒する発作」又は「意識障害を呈し、状況にそぐわない行為を示す発作」(以下「転倒する発作等」という。)であるもの
転倒する発作には、「意識消失が起こり、その後ただちに四肢等が強くつっぱる強直性のけいれんが続き、次第に短時間の収縮と弛緩をくりかえす間代性のけいれんに移行する」強直間代発作や、脱力発作のうち「意識は通常あるものの、筋緊張が消失して倒れてしまうもの」が該当します。
「意識障害を呈し、状況にそぐわない行為を示す発作」には、意識混濁を呈するとともにうろうろ歩き回るなど目的性を欠く行動が自動的に出現し、発作中は周囲の状況に正しく反応できないものが該当します。
7級4号
転倒する発作等が数ヶ月に1回以上あるもの又は転倒する発作等以外の発作が1ヶ月に1回以上あるもの
9級10号
数ヶ月に1回以上の発作が転倒する発作等以外の発作であるもの又は服薬継続によりてんかんの発作がほぼ完全に抑制されているもの
12級13号
発作の発現はないが、脳波上に明らかにてんかん性棘波を認めるもの
外傷性てんかんの後遺障害認定ポイント【弁護士必見】
外傷性てんかんについての等級認定の条件は、上述の通りかなり細かく基準が設けられています。
発作の型と発作の回数がポイントになってきますので、発作時の詳細な症状の記録や発作回数の記録をきちんと揃えておくことが重要です。
症状については、書面での記録の他に、動画の撮影がなされていると、医療機関で説明する際にも医師に理解してもらい易いと思います。
外傷性てんかんの後遺障害認定で弊社ができること
弁護士の方へ
弊社では、交通事故による外傷性てんかんが後遺障害に認定されるために、さまざまなサービスを提供しております。
等級スクリーニング
現在の状況で、後遺障害に認定されるために足りない要素を、後遺障害認定基準および医学的観点から、レポート形式でご報告するサービスです。
等級スクリーニングは、年間1000事案の圧倒的なデータ量をベースにしています。また、整形外科や脳神経外科以外のマイナー科も実施可能です。
等級スクリーニングの有用性を実感いただくために、初回事務所様は、無料で等級スクリーニングを承っております。こちらからお気軽にご相談下さい。
<参考>
【等級スクリーニング】後遺障害認定と対策を精査|医療鑑定
医師意見書
医師意見書では、診療録、画像検査、各種検査、後遺障害診断書などの事故関連資料をベースにして、総合的に後遺障害の蓋然性を主張します。
医師意見書は、後遺障害認定基準に精通した各科の専門医が作成します。医学意見書を作成する前に検討項目を共有して、クライアントと医学意見書の内容を擦り合わせます。
医学意見書では、必要に応じて医学文献を添付して、論理構成を補強します。弊社では、2名以上の専門医によるダブルチェックを行うことで、医学意見書の質を担保しています。
弊社は1000例を優に超える医師意見書を作成しており、多数の後遺障害認定事例を獲得しています。是非、弊社が作成した医師意見書の品質をお確かめください。
<参考>
交通事故の医師意見書が後遺障害認定で効果的な理由|異議申し立て

画像鑑定報告書
交通事故で残った後遺症が、後遺障害で非該当になったら異議申し立てせざるを得ません。その際に強い味方になるのが画像鑑定報告書です。
画像鑑定報告書では、レントゲン、CT、MRIなどの各種画像検査や資料を精査したうえで、後遺障害診断書に記載されている症状との関連性を報告します。
画像鑑定報告書は、画像所見の有無が後遺障害認定に直結する事案では、大きな効果を発揮します。
弊社では事案の分析から医師意見書の作成、画像鑑定にいたるまで、社内の管理医師が一貫して取り組むことで、クライアント利益の最大化を図っています。
<参考>
【画像鑑定】交通事故の後遺障害認定で効果的な理由|異議申し立て
交通事故による外傷性てんかんの後遺症でお悩みの被害者の方へ
弊社サービスのご利用をご希望であれば、現在ご担当いただいている弁護士を通してご依頼いただけますと幸いです。
また、弊社では交通事故業務に精通している全国の弁護士を紹介することができます。
もし、後遺障害で弁護士紹介を希望される被害者の方がいらっしゃれば、こちらのリンク先からお問い合わせください。
尚、弁護士紹介サービスは、あくまでもボランティアで行っています。このため、電話での弊社への問い合わせは、固くお断りしております。
まとめ
てんかんとは「意識を失くして、全身がガクガクけいれんする」というのが一般的なイメージですが、それ以外にも様々な症状を呈することがあります。
外傷性てんかんとして後遺障害の認定を受けるための条件は、かなり細かく決まっているため注意が必要です。
外傷性てんかんでお困りの事案があれば、こちらからお問い合わせください。
関連ページ
資料・サンプルを無料ダウンロード
以下のフォームに入力完了後、資料ダウンロード用ページに移動します。











